Пальпацію артеріального пульсу проводять для оцінки числа і ритму серцевих скорочень, загального периферичного опору, еластичності артерій. Частоту і ритм серцевих скорочень визначають при пальпації променевої артерії, оцінку властивостей пульсу (наповнення, напруга, контур) проводять при пальпації плечової або сонної артерії. У нормі відчувають одну хвилю з швидким підйомом. Виділяють кілька варіантів патологічно зміненого пульсу.
- Пульс з уповільненим підйомом і зменшеною амплітудою спостерігають при аортальному стенозі.
- Швидкий пульс з підвищеним наповненням ( «скаче») характерний для аортальної недостатності, коарктації аорти, гиперкинетического типу кровообігу.
- Швидкий уривчастий пульс без збільшення амплітуди спостерігають при мітральноїнедостатності, дефекті міжшлуночкової перегородки.
- Бісферіческій пульс (роздвоєння вершини пульсової хвилі) зустрічають при поєднанні вираженою аортальнийнедостатності з помірним стенозом гирла аорти або при ГКМП. Дефіцит пульсу - різниця пульсу, виявляється при одночасному визначенні ЧСС під час аускультації серця і частоти пульсу при пальпації променевої артерії, ознака, характерний для фібриляції передсердь.
До пальпації пульсу на артеріях стопи вдаються для виявлення захворювань периферичних артерій. Зазвичай пальпують артерію тилу стопи (на передній поверхні стопи латеральнее сухожилля довгого розгинача великого пальця стопи) і задню великогомілкової артерію (позаду
медіальної кісточки). За результатами огляду вен шиї оцінюють роботу правих відділів серця. М'язи шиї хворого повинні бути повністю розслаблені, голова повернута в праву сторону і знаходиться під кутом 30-45 °.
Розширення внутрішньої яремної вени реєструють при правошлуночкової серцевої недостатності, і гемодинамічні, здавленні верхньої порожнистої вени. Характерну картину спостерігають при недостатності трикуспідального клапана: відзначають збільшення другий позитивної хвилі венозного пульсу, яка слід майже одночасно з пульсацією сонної артерії і не зникає при натягу шкіри шиї. Верхівковий поштовх пальпують долонею руки, накладеної на грудну клітку зліва від грудини підставою до неї. положення верхівкового
поштовху - найбільш ліва і нижня точка зони, де відчувають пульсацію серця. У нормі верхівковий поштовх знаходиться в п'ятому чи шостому міжребер'ї зліва по серединно-ключичній лінії. При гіпертрофії лівого шлуночка (ЛШ) тривалість і сила верхівкового поштовху збільшені, при поєднанні гіпертрофії ЛШ з дилатацією верхівковий поштовх зміщений вліво і донизу, при мітральному стенозі виявляють «стукатися» верхівковий поштовх, при гіпертрофічній кардіоміопатії верхівковий поштовх стає подвійним.
Парастернальних або епігастральній пульсація при пальпації передньої грудної стінки свідчить про гіпертрофії правого шлуночка.
Аускультація серця - найважливіша частина физикальной діагностики. Під час аускультації оцінюють тони серця і виявляють серцеві шуми. Оцінка гучності і характеристика тонів серця. Перший тон (S1 - від англійського «sound 1») краще оцінювати на верхівці серця. S1 посилений при гіперкінетичному стані кровообігу (лихоманка, фізичні навантаження), мітральному стенозі; ослаблений при зниженні серцевого викиду (серцева
недостатність), тахікардії, недостатності мітрального клапана.
Другий тон (S2) голосніше чути на підставі серця. Розщеплення (подовження) S2 вислуховують в нормі на вдиху в другому-третьому міжребер'ї зліва від грудини. Якщо розщеплення зберігається і на видиху, то можна думати про повну блокаду правої ніжки пучка Гіса або стенозі клапана легеневої артерії. Парадоксальне розщеплення (тільки на видиху) спостерігають при повній блокаді лівої ніжки пучка Гіса або стенозі гирла аорти. Посилення аортального компонента S2 відзначають при артеріальній гіпертензії і дилатації кореня аорти, посилення легеневого компонента S2 - при легеневій гіпертензії.
Третій тон (S3) вислуховують в нормі у дітей, після 30 років його наявність вказує на ЛШ недостатність або перевантаження об'ємом. Він більш чітко вислуховується на верхівці, якщо хворий лежить на лівому боці.
Четвертий тон (S4) відображає скорочення передсердь при порушеній функції ЛШ і зустрічається при аортальному стенозі, артеріальній гіпертензії, гіпертрофічної кардіоміопатії. Клацання відкриття мітрального клапана - гучний, клацали і високочастотний протодиастолический додатковий тон, що виникає в результаті відкриття стенозированного мітрального клапана. він чути
у лівій кордону грудини в нижній частині, посилюється при сильному натисканні мембраною стетоскопа на грудну клітку. Клацання відкриття за відсутності кальцифікації клапана виявляється у 75% хворих і свідчить про легкій формі захворювання.
Оцінка серцевих шумів.
Серцеві шуми, які вислуховуються між I і II тоном, називаються систолическими. Існує 2 види систолических шумів - шуми вигнання і шуми недостатності (регургітації). Шуми вигнання в ранній або середній фазі систоли, шуми недостатності чутні протягом усього систоли і переходять в S2. Шуми, вислуховуємо між II і I тонами, називаються диастолическими. Постійний шум триває без усякої перерви протягом усього серцевого циклу, найбільш часта причина такого шуму - відкритий аортальний проток.
- про шуми судять, як про людей, - по компанії, в якій вони перебувають;
- при наявності додаткових тонів серця і патологічних змін на ЕКГ більша ймовірність того, що шум патологічний;
- ослаблений або відсутній II тон - свідоцтво зміни рухливості напівмісячних клапанів в результаті їх поразки.
- все диастолические шуми;
- все пансистолічний і пізньосистолічне шуми;
- всі безперервні шуми.
Аускультативно картина найбільш поширених вад серця приведена в табл. 1.
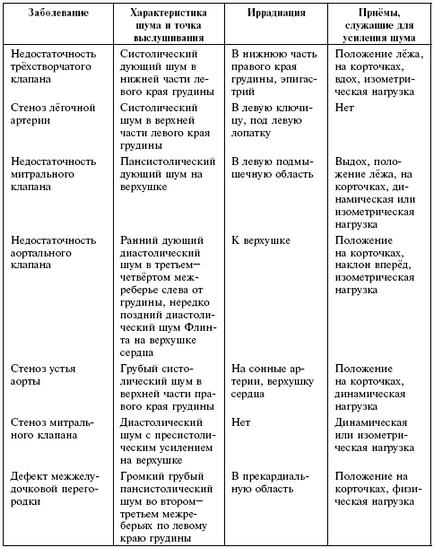
Для виявлення і розпізнавання шумів серця застосовують динамічну аускультацію (використання різних прийомів для акцентуації тих чи інших шумів).
- Дихальні маневри. Вдих підсилює всі шуми і тони, що відбуваються з правих відділів серця, тому шуми при вадах трикуспидального і легеневого клапанів вислуховуються на глибокому вдиху. Шуми і тони серця, що відбуваються з лівих відділів серця, навпаки, вислуховуються на видиху.
- Проба Вальсальви. Пацієнта просять видихнути і напружитися, аускультацію проводять безпосередньо під час напруження і відразу після нього. При виконанні проби обсяг ЛШ зменшується, а шуми пролапсу мітрального клапана, а також шуми, пов'язані з гіпертрофічною
кардіоміопатією, посилюються.
- Зміна положення тіла. У положенні навпочіпки посилюються шуми аортальної і мітральної недостатності, слабшають шуми мітрального пролапсу і гіпертрофічної кардіоміопатії. Показання до проведення та інтерпретація результатів основних інструментальних досліджень наведені у відповідних розділах.
Огляд пацієнта повинен починатися з самого першого моменту контакту з хворим і тривати в процесі розпитування і фізикального дослі дження. Відзначають характерні особливості зовнішнього вигляду пацієнта (про
щий вид і будова тіла, огляд шкірних покривів, обличчя, кінцівок, грудної клітки і живота), колір шкірних покривів.
Анамнез і фізикальне дослідження кардіологічного хворого - 3 Під час спільного огляду на підставі поєднання характерних призна ков можна запідозрити наявність деяких захворювань.
- Високе зростання і довгі кінцівки можуть свідчити про наяв ності спадкового захворювання, при якому вражається серцево судинна система (синдроми Марфана, Клайнфелтера, гомоцісті Нурія).
- Високе зростання в поєднанні з потовщенням кінцівок і кісток черепа і грубими рисами обличчя характерний для акромегалії (одночасно можуть бути присутніми артеріальна гіпертензія, кардіоміопатія, на рушення провідності).
- Патологічне ожиріння і сонливість характерні для синдрому про структивно апное уві сні (поєднується з лёгочноартеріальной гіпер тензо, хронічним легеневим серцем, підвищеним ризиком поза запной серцевої смерті).
- Центральне ожиріння тулуба, тонкі кінцівки, місяцеподібне обличчя, шкірні стрії фіолетового кольору типові для синдрому або хвороби Кушинга (часто супроводжується артеріальною гіпертензією).
- Неприродно пряма спина внаслідок обмеження рухливості хребта, шийногрудного кіфоз ( «поза прохача») характерні для анкілозуючого спондиліту (іноді поєднується з недостатністю аортального клапана і повної поперечної блокадою серця).
- Виражений поперековий лордоз, хода перевальцем, псевдогіпертро фія м'язів гомілки характерні для хворих з м'язовою дистрофією Дюшенна (може поєднуватися з гіпертрофічною кардіоміопатією і псевдоінфарктнимі прояви на ЕКГ).
- Екзофтальм, фіксована ретракция верхньої повіки і тремор харак терни для гіпертиреозу (в поєднанні з надшлуночкові тахіаріт міямі, недостатністю кровообігу з високим серцевим ви кинули).
- Сухі та ламке волосся, випадання латеральних ділянок брів, набряки повік, апатичний особа, потовщення шкіри характерні для гіпотиреозу (перикардит, ішемічна хвороба серця).
- Диференційований ціаноз (пальці рук мають звичайну забарвлення, а пальці ніг ціанотичні) і потовщення кінцевих фаланг пальців характерні для вроджених вад серця зі скиданням крові справа наліво (незарощення артеріальної протоки) або коарктації аорти. При огляді шкірних покривів можна виявити наступні зміни.
- Блідість може бути ознакою серцевої недостатності внаслідок її віє зменшення серцевого викиду. Шкіра при цьому зазвичай холодна. При анеміях також можна спостерігати блідість, проте шкіра при цьому тепла на дотик, що відображає збільшення серцевого викиду.
- Почервоніння шкіри - ознака вазодилатації, який спостерігається при багатьох станах (гіпертиреоз, захворювання печінки, підвищення температури тіла), проте особливу настороженість повинні викликати раптові припливи крові з можливим набряком м'яких тканин обличчя на
тлі красноватопурпурной забарвлення різних відтінків.
Такі прояви свідчать про карциноїдних синдромі (частіше при пухлинах кишечнику) і можуть поєднуватися з трикуспидальная або легеневим стенозом.
- Ціаноз (синюшне забарвлення шкіри) може бути центральним і периферичним. При центральному ціанозі, який носить диффуз ний характер, слід думати про важкі вроджені пороки серця, масивної тромбоемболії легеневої артерії. причинами перифери
чеського цианоза в області нігтьових лож, кінчика носа, щік, мочок вух служать вазоконстрикция і уповільнення кровотоку внаслідок ви вираженої серцевої недостатності. Ділянки шкіри з періферічес ким ціанозом зазвичай холодні на дотик. Комбінацію ознак центрального і периферичного ціанозу спостерігають при декомпенсі рованном легеневому серце з поганим прогнозом.
- Грязноватобронзовий колір шкіри спостерігають при гемохроматозі (захворювання нерідко ускладнюється цукровим діабетом і кардіоміопатією рестриктивно типу). При огляді голови і обличчя звертають на себе увагу такі характерні особливості.
- Стурбований, стривожене вираз обличчя з потом або гримасою болю може бути ознакою жізнеугрожающего стану (інфаркт міокарда, аневризма аорти, тромбоемболія
легеневої артерії).
- цианотичное рум'янець щік (facies mitralis) і ціаноз губ зустрічаються при мітральному стенозі або лёгочноартеріальной гіпертензії.
- При поліцитемії, яка нерідко призводить до розвитку судинних тромбозів і артеріальній гіпертензії, може спостерігатися цегляно червоне забарвлення особи.
- івательних руху голови синхронно серцевим скорочень (симптом де Мюссе) спостерігаються при вираженій аортальной чорнозем гітаціі.
- Коса або глибока діагональна складка на мочці вуха (складка Фран ка, лінія Хортона) свідчить про атеросклеротичному вражений ванні коронарних артерій.
- Ксантелазми (жовтуваті виступаючі плями на шкірі вік) свідок ствуют про гіперхолестеринемії лише в осіб молодше 50 років.
- «Обличчя ельфа» (маленький підборіддя, неправильно сформовані зуби, відкритий рот, широко розставлені очі, отвисшие щоки) зустрічається при важкому природженому стенозі клапана легеневої артерії.
- Дуга рогівки (широкий ободок, що починається знизу і розташований так, що між дугою і склерою видно смужка пигментированной райдужки) свідчить про гіперхолестеринемії.
- Ущільнення і натяг шкіри навколо рота, розсіяні телеангіектазії, ділянки гіпо- або гіперпігментації характерні для системної склеродермії (поєднується з легеневої гіпертензією, перикардитом, міокардитом). При огляді кінцівок можна зустріти такі зміни.
- Зміни кінцевих фаланг пальців за типом «барабанних паличок». Щоб продемонструвати їх наявність, просять хворого скласти докупи 2 нігтьові пластинки однойменних пальців рук. Помітне в нормі простір між ними у вигляді ромба при симптомі «барабанних паличок» зникає. Серед основних причин цього симптому - захворювання легень (рак легені, хронічні гнійні інфекції, фіброзуючий альвеоліт, пневмоконіози), хвороби серця (вроджені вади зі скиданням крові справа наліво, підгострий ендокардит), інші захворювання (цироз печінки, неспецифічний виразковий коліт, хвороба Крона, целіакія).
- Вузлики Ослера (хворобливі освіти розміром з горошину, розташовані на шкірі кінчиків пальців, долонь і підошов) і плями Джейнуея (безболісні ерітематозногеморрагіческіе ураження долонь і підошов) спостерігаються при підгострому ендокардиті (у невеликої частини пацієнтів).
- Набряки нижніх кінцівок нерідко розвиваються при застійної серцевої недостатності. Для їх виявлення слід щільно притиснути шкіру до прилеглої кістки (наприклад, в області передньої поверхні великогомілкової кістки) трьома злегка розставленими пальцями на 10 с, а потім провести пальцем по місцю стиснення. Шкірна ямка, утворивши
шаяся на місці стиснення і розгладжує довше 40 с, свидетельст яття про наявність набряків серцевого етіології.
Серед основних причин двосторонніх набряків нижніх кінцівок виділяють хронічну серцеву недостатність, гипоальбуминемию, хронічну венозну
недостатність, передменструальний синдром, идиопатические набряки. Лікаря амбулаторної ланки має насторожити раптове розвиток одностороннього набряку нижньої кінцівки, що супроводжується хворобливістю при пальпації, що може свідчити про тромбоз глибоких вен. Огляд грудної клітки і живота допомагає виявити такі порушення.
- Воронкоподібна грудна клітка ( «груди шевця») нерідко зустрічається при різних генетичних порушеннях (синдром Марфана) і може поєднуватися з аневризмою аорти або легеневої артерії; міксома тозние переродженням мітрального і аортального клапанів з регургітацією; дефектом міжшлуночкової перегородки.
- Важкий кифосколиоз протягом тривалого часу призводить до розвитку хронічного легеневого серця.
- Вибуханіе передньої грудної стінки в області серця характерні для дефектів міжпередсердної і міжшлуночкової перегородок.
- Пульсуючий видимий верхівковий поштовх свідчить про гіпертрофії лівого шлуночка, хоча і може зустрічатися у молодих людей з тонкою грудною стінкою.
- Видима пульсація в третьому міжреберному проміжку зліва або другому міжреберному проміжку справа вказує відповідно на розширення легеневої артерії або аорти.
- Асцит характерний для правошлуночкової або бівентрікулярной серцевої недостатності.