Фетоплацентарна система (лат. Fetus потомство, плід + плацента). Основними компонентами фетоплацентарної системи є кровоносні системи матері і плоду і об'єднує їх плацента. До складу фетоплацентарної системи входять також надниркові залози матері і плоду, в яких синтезуються попередники стероїдних гормонів плаценти, печінку плода і печінку матері, які беруть участь у метаболізмі гормонів плаценти; нирки матері, що виводять продукти метаболізму плаценти.
Одним з основних факторів, що визначають функцію фетоплацентарної системи, є проникність плаценти, що забезпечує всі види обміну між матір'ю і плодом. Порушення проникності плаценти є основною причиною пошкоджень плода при ускладненнях вагітності. Проникність плаценти залежить від будови її ворсин, хімічних властивостей речовин і величини перфузії плаценти. Проникність полегшується за рахунок наявності в місцях розташування трофобласта над капілярами плодової частини плаценти особливих сінцітіокапіллярних мембран, позбавлених мікроворсін. Речовини з молекулярною масою менше 100 легко проникають через плаценту, перехід через неї речовин з молекулярною масою більше 1000 утруднений.
Речовини, розчинні в жирах (наприклад, стероїди), легше проходять через плаценту, ніж водорозчинні речовини тієї ж молекулярної маси. В останньому триместрі вагітності кровотік в матці збільшується до 750 мл / хв, тиск крові в спіральних артеріях матки становить 80 мм рт. ст. в венах - 10 мм рт. ст. перфузионное тиск (різниця між тиском в артеріях і венах матки), що забезпечує обмін крові матері і плоду в межворсінчатом просторі, сягає 70 мм рт. ст. тобто приблизно таке ж, як в капілярах органів матки.
Молекули води, кисню і двоокису вуглецю вільно проходять через плаценту. Перехід кисню через плаценту до плоду забезпечується більш високою концентрацією гемоглобіну в крові плода і велику здатність гемоглобіну плода поглинати кисень. Концентрація кисню в крові плода вище, ніж у матері. Тиск його в тканинах плода становить 7,6 мм рт. ст. в позаклітинній рідині - 2,3 мм рт. ст. Двоокис вуглецю в крові матері і плоду дисоціює однаково. Глюкоза легко проникає через плаценту завдяки освіті з білком комплексу, легко розчинного в жирах.
Плацента поглинає багато глюкози, в ранні терміни вагітності вона використовується для синтезу глікогену, в пізні терміни основна кількість глюкози йде на процеси гліколізу і утворення енергії. Обмін білка у плода відбувається в 10 разів активніше, ніж у матері, і плацента виводить амінокислоти значно швидше, ніж материнська печінку. Високий рівень вільних амінокислот у плода є свідченням анаболічного метаболізму, концентрація амінокислот в крові плоду приблизно в 5 разів вище, ніж в крові матері. Вільні жирні кислоти легко проникають через плаценту, і рівень їх у плода і матері приблизно однаковий. Висока проникність плаценти для заліза, тому рівень гемоглобіну у плода може бути нормальним навіть при залізодефіцитної анемії у матері. Легко переходять через плаценту також кальцій і йод.
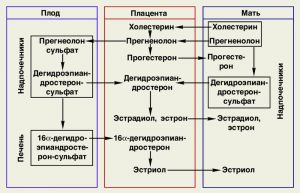
Важливе значення має ендокринна функція фетоплацентарної системи. Основними гормонами цієї системи є естрогени, прогестерон, плацентарний лактоген і a-фетопротеїн. Серед них провідна роль належить стероїдних гормонів - естрогенів і прогестерону. Від них залежать інтенсивність кровотоку в фетоплацентарної системі, зростання матки, накопичення в міометрін глікогену і ДТФ, необхідних для активізації анаболічних процесів у плода, його зростання і розвитку, розпушення тканин піхви і лобкового симфізу; гіперплазія секреторною тканини молочних залоз і підготовка їх до лактації; придушення скорочувальної активності м'язів матки; певні зміни метаболізму і імунодепресія, необхідні для нормального розвитку плода.
Джерелом утворення естрогену і прогестерону є прегненолон, що синтезується з холестерину в печінці матері і з током крові надходить в плаценту.
Прогестерон секретується плацентою в значній кількості (до кінця вагітності до 250 мг на добу). На 6-му тижні вагітності рівень прогестерону в крові вагітної становить приблизно 25 нг / мл, на 38-му тижні досягає 250 нг / мл.
З перших тижнів вагітності в ворсин хоріона починає синтезуватися хоріонічний гонадотропін. Секреція його швидко збільшується, досягаючи максимуму до 12 тижнів. вагітності, а потім знижується і залишається на низькому рівні до її закінчення.
Методи дослідження функціонального стану фетоплацентарної системи в сучасній акушерській клініці різноманітні. Найбільш інформативно комплексне обстеження і порівняння показників, отриманих різними методами.
Для вивчення матково-плацентарного кровотоку після 32 тижнів. вагітності можна проводити динамічну сцинтиграфію плаценти з використанням короткоживучих радіонуклідів. При цьому оцінюють час заповнення радіонуклідом судин матки і межворсінчатого простору, об'ємну швидкість кровотоку в межворсінчатом просторі і матково-плацентарного басейні, ємність різних відділів цього басейну.
Дослідити кровотік в судинах плода, пуповини і в маткових артеріях дозволяє доплерографія.
Важлива інформація про стан плаценти і плода може бути отримана за допомогою ультразвукового дослідження. На підставі дослідження величини і структури плаценти можуть бути виявлені її гіпо- та гіперплазія, невідповідність ступеня зрілості плаценти терміну вагітності, кісти, відкладення фібрину і кальцію, запальні зміни. Визначення розмірів плода за допомогою ультразвуку лежить в основі діагностики гіпотрофії плода. Вивчення рухової активності і дихальних рухів плода допомагає судити про його функціональному стані. Крім того, ультразвукове дослідження дозволяє виявити вади розвитку плода, оцінити кількість навколоплідних вод і ін. Ультразвукове дослідження рекомендується проводити не менше трьох разів протягом вагітності (в I, II і III триместрах) з внесенням його результатів в обмінну карту.
Після 32 тижнів. вагітності необхідним елементом дослідження Ф. с. є оцінка серцевої діяльності плода за допомогою електрокардіографії, фонокардіографії і кардіотокографії. Велике значення для виявлення хронічної гіпоксії плода мають бесстрессового тест і функціональні проби - стресові тести.
Порушення функції фетоплацентарної системи (фетоплацентарна, або плацентарна, недостатність) - розлад ендокринної та метаболічної функції плаценти, обумовлене патологічними змінами в організмі вагітної і приводить до порушення життєдіяльності і розвитку плода. Розрізняють первинну і вторинну фетоплацентарну недостатність. До первинної (ранній) відносять фетоплацентарну недостатність, що виникає в перші 14-16 тижнів. вагітності під впливом різних факторів, що порушують процеси імплантації та формування плаценти: гінекологічних захворювань, що призводять до неповноцінності ендометрію (ендометрит, гіпофункція яєчників і ін.), спадкової патології та змін генетичного коду, екстрагенітальних захворювань, що сприяють погіршенню васкуляризації міометрія і децидуальної оболонки матки (захворювання серцево-судинної та ендокринної систем, нирок, крові та ін.), хронічних і гострих інфекційних захворювань, виробничих шкідливостей і р. Первинна фетоплацентарна недостатність клінічно може проявитися загрозою переривання вагітності або самовільним викиднем в ранні терміни вагітності, сприяє формуванню пороків розвитку плода і його інфікування, В деяких випадках первинна фетоплацентарна недостатність переходить у вторинну.
Вторинна (пізня) фетоплацентарна недостатність виявляється в II і III триместрах вагітності, причинами її, крім перерахованих вище материнських факторів, можуть бути акушерські ускладнення, наприклад пізні токсикози вагітних, інфаркти плаценти, передчасне відшарування плаценти, передлежання плаценти.
За клінічним перебігом виділяють гостру і хронічну фетоплацентарну недостатність. Гостра фетоплацентарна недостатність характеризується швидко протікає порушенням матково-плацентарного кровообігу (передчасне відшарування або обширний інфаркт плаценти), що призводить, як правило, до загибелі плоду (див. Внутрішньоутробна смерть плоду) внаслідок гострої гіпоксії і до переривання вагітності. Хронічна фетоплацентарна недостатність зустрічається значно частіше, може виникати в II триместрі вагітності і протікати тривало. Залежно від стану компенсаторно-пристосувальних реакцій її ділять на відносну і абсолютну. При відносній (компенсованій) хронічної фетоплацентарної недостатності життєдіяльність плода підтримується за рахунок компенсаторно-пристосувальних змін в плаценті на тканинному (збільшення числа резорбціонний ворсин і капілярів в кінцевих ворсин, освіта синцитіальних вузликів та ін.), Клітинному і субклітинному рівнях. При абсолютній (декомпенсированной) недостатності в плаценті переважають дегенеративні зміни, компенсаторно-пристосувальні реакції на тканинному рівні відсутні.
У розвитку хронічної фетоплацентарної недостатності основними і нерідко початковими є порушення плацентарного кровотоку, зазвичай поєднані. До них відносять зменшення припливу крові до плаценти внаслідок артеріальної гіпотензін або спазму маткових судин на тлі артеріальної гіпертензії у вагітної; утруднення відтоку венозної крові від плаценти при підвищенні тонусу матки; вилучення зі кровообігу окремих ділянок плаценти в зв'язку з її інфарктом, відшаруванням або набряком; порушення капілярного кровотоку в ворсин плаценти внаслідок інфікування, впливу тератогенних факторів; зміна реологічних властивостей крові вагітної і плода.
Основними клінічними проявами хронічної фетоплацентарної недостатності є, хронічна гіпоксія плода і його гіпотрофія, або синдром затримки росту. Розрізняють три ступені гіпотрофії плода: I ступінь - затримка росту плода не більше ніж на 2 тижні. II ступінь - на 2-4 тижні. Ill ступінь - більш ніж на 4 тижні. Крім того, виділяють симетричну і асиметричну гипотрофию плода. При симетричній гіпотрофії плода (гармонійний тип гіпотрофії), яка розвивається зазвичай з ранніх строків вагітності, все розміри плода рівномірно зменшені, маса плода знижена пропорційно його довжині. При асиметричній гіпотрофії (дисгармонический тип гіпотрофії), що виникає, як правило, в III триместрі вагітності, розміри плода зменшені непропорційно, може бути знижена його маса при нормальній довжині.
Діагноз хронічної фетоплацентарної недостатності грунтується на виявленні ознак порушення життєдіяльності плода (гіпоксії) і затримки його росту за допомогою перерахованих вище методів дослідження фетоплацентарної системи. Завданням акушера-гінеколога жіночої консультації є своєчасне виявлення вагітних з високим ризиком розвитку хронічної фетоплацентарної недостатності (загроза переривання вагітності, екстрагенітальні захворювання, ізосерологіческая несумісність крові вагітної і плода, токсикози вагітних, міома матки, гіпотрофія плода при попередніх вагітностях), а також вагітних з клінічними проявами цієї недостатності, і спрямування їх до спеціалізованих установ для уточнення діагнозу вироблення тактик ведення вагітності та проведення лікування.
Основними принципами ведення вагітності при хронічній ФПН є комплексний лікувальний вплив, спрямований на провідні ланки її патогенезу; забезпечення адекватного контролю за станом вагітної та плода; своєчасне і дбайливе розродження.
Для поліпшення матково-плацентарного і плодово-плацентарного кровотоку застосовують b-адреноміметики, сигетин, антитромботичні та реологічно активні засоби, серцеві глікозиди. Лікувальний ефект b-адреноміметиків (партусістен, ритодрину) обумовлений зниженням тонусу матки і амплітуди (але не частоти) скорочень міометрія; розслабленням і розширенням периферичних судин (артеріол і венул) зі зниженням периферичного судинного опору і діастолічного АТ; почастішанням частоти серцевих скорочень без істотного зниження систолічного артеріального тиску.
Сигетин має слабку естрогенну дію на матку і судини плаценти, стимулює утворення нових судин в кінцевих ворсин плаценти, підсилює кровотік в ній.
Як антитромботических і реологічно активних засобів використовують низькомолекулярні декстрани, гепарин, пентоксифілін, ксантинолу нікотинат, дипіридамол. Низькомолекулярні декстрани (реополіглюкін, реоглюман) вводять внутрішньовенно крапельно по 200-400 мл щодня або через день під контролем артеріального тиску, діурезу і функціональної активності тромбоцитів. Гепарин, прямий антикоагулянт, застосовують для попередження підвищеного споживання факторів згортання крові з відкладенням фибриноида в межворсінчатом просторі, характерного для фетоплацентарної недостатності на тлі хронічної форми синдрому ДВС крові. Пентоксифілін (трентал) надає антиагрегантну дію, підвищує енергетичний потенціал клітин, збільшує здатність еритроцитів до деформації (завдяки чому вони проходять навіть через патологічно змінені, стенозірованних судини), знижує в'язкість і підвищує плинність крові, при внутрішньовенному введенні дає легкий судинорозширювальний ефект. Ксантинолу нікотинат (теоникол) - комбінований препарат теофіліну і нікотинової кислоти - поряд з антиагрегантним має судинорозширювальну дію. Дипіридамол (курантил) схожий за дією з ксантинолу нікотинат і пентоксифіліном, однак практично не викликає судинних ефектів, краще переноситься, але володіє меншим реологическим і антиагрегантну потенціалом.
Серцеві глікозиди (корглікон, дигоксин, дигітоксин) покращують гемодинаміку у матері і плоду за рахунок збільшення ударного об'єму серця при зниженні частоти серцевих скорочень.
Для поліпшення порушеного матково-плацентарного кровотоку крім лікарських засобів може бути використана фізіотерапія, черезшкірна електронейростімуляція в паравертебральной зоні на рівні Х-XII грудних хребців, вплив електромагнітними хвилями дециметрового діапазону на область проекції плаценти. Ці методи ефективні, як правило, при відсутності грубих органічних змін в плаценті.
Необхідною компонентом лікування хронічної фетоплацентарної недостатності є раціональне харчування вагітної і призначення препаратів переважно метаболічної дії.
Слід зазначити, що можливості фармакотерапії хронічної фетоплацентарної недостатності небезмежні і тому навіть у разі позитивної динаміки необхідно розродження при досягненні терміну доношеною (38 тиж.) Вагітності. При відсутності ефекту від терапії, тим більше при погіршенні стану плода, розродження показано навіть при недоношеній вагітності. У зв'язку з високим ризиком загибелі плоду і новонародженого розродження при фетоплацентарної недостатності повинно проводитися в спеціалізованих родопомічних закладах, що мають відділення функціональної діагностики, реанімації та інтенсивної терапії новонароджених
При недоношеній вагітності, гіпотрофії плода I-II ступеня (якщо відсутні інші обтяжуючі акушерські та екстрагенітальні фактори) вважають за краще консервативне розродження з застосуванням під час пологів лікарських засобів короткочасної дії, що поліпшують стан плода: сігетіна, кокарбоксилази, АТФ, глюкози. При метаболічному ацидозі вводять розчини бікарбонату натрію. Обов'язковий моніторний контроль за серцевою діяльністю плода (після злиття навколоплідних вод датчик накладають на голівку плода). У разі погіршення стану плода необхідно своєчасно вирішити питання про закінчення пологів шляхом кесаревого розтину (в I періоді пологів) або за допомогою акушерських щипців (у II періоді пологів). При різко вираженою гіпотрофії плода (затримка росту більш ніж на 6 тижнів.), А також при недоношеній вагітності, якщо розвиток плода відповідає терміну вагітності 32 тижнів. і менш, більш дбайливим є розродження шляхом кесаревого розтину до початку родової діяльності з розкриттям порожнини матки в нижньому сегменті поздовжнім розрізом.
Раннє адекватне лікування хронічної фетоплацентарної недостатності і своєчасне дбайливе розродження дозволяють істотно знизити перинатальну смертність.
Профілактика фетоплацентарної недостатності включає санацію вогнищ інфекції в організмі жінки до і під час вагітності, виключення шкідливих впливів на плід (алкоголь, куріння, застосування лікарських засобів без рекомендації лікаря і ін.) Важливе значення має диспансерне спостереження за вагітними з високим ризиком розвитку фетоплацентаріой недостатності в умовах жіночої консультації та проведення профілактичних заходів: повноцінне харчування, багате білком і вітамінами; діатермія околопочечной області і УФ-опромінення (по 10 сеансів, процедури рекомендується чергувати), призначення лікарських засобів за показаннями (внутрішньовенне вливання 20 мл 40% розчину глюкози з 0,5 мл 0,06% розчину коргликона, внутрішньом'язовіін'єкції кокарбоксилази, всередину пентоксифілін, еуфілін, препарати заліза та ін.).