Багато поколінь хірургів помічали, що часто в перші дні після травми раптово розвивалася важка необоротна дихальна недостатність. Людина вмирав не від травми або операції, а від легеневих ускладнень. Антибіотики знижували ризик розвитку звичайної пневмонії в першу добу після травми або операції. Однак, не особливо вплинули на частоту розвитку раптової незворотною дихальна недостатність. У 60-і роки для характеристики легеневих ускладнень у поранених використовували термін «шокова легеня».
Накопичувалася інформація про те, що схожі зміни в легенях розвиваються і при опіках, отруєннях, переливанні крові, важких інфекціях і в інших випадках. Потрібен був час, щоб усвідомити спільність цих ускладнень і об'єднати їх. До кінця 70-х років в Америці, як правило, використовувався термін респіраторний дистрес-синдром дорослих (РДСД).
Респіраторний дистрес-синдром дорослих (РДСД) - це швидко розвивається критичний стан, при якому легеневий газообмін не забезпечує потреб організму в кисні, виведення вуглекислого газу і підтримки кислотно-лужної рівноваги.
У хірургічних стаціонарах гострий респіраторний дистрес-синдром (ГРДС) - явище часте, в терапевтичних - практично не зустрічається.
Гострий респіраторний дистрес-синдром (ГРДС) - це якась універсальна реакція, яка розвивається від низки тяжких станів.
Причини гострого респіраторного дистрес-синдрому (ГРДС)
Прямий вплив на легені:
- під впливом води в легені (блювотні маси, прісна або солона вода);
- вдихання токсичних речовин (високі концентрації кисню, дим, їдкі хімікалії - двоокис азоту, сполуки амонію, кадмію, хлору, фосген);
- легенева інфекція (пневмонія);
- пневмоніт від впливу радіації;
- емболія легеневої артерії;
- дуже швидке расправление легкого при пневмотораксі;
- забій легені.
- будь-який вид шоку - травматичний, геморагічний, септичний, анафілактичний;
- інфекція (сепсис, перитоніт тощо);
- травма (жирова емболія, переломи, черепно-мозкова травма, опіки);
- отруєння препаратами (героїн, барбітурати = Фенобарбитал, ацетилсаліцилова кислота = Аспірин, метазона, прокопсіфан = Дарвоцет або Вігезіг);
- порушення в крові (масивне переливання крові, дисеміноване внутрішньосудинне згортання крові, стану після апарату штучного кровообігу);
- різні (панкреатит, уремія, лімфатичний карціноматоз, еклампсія, стан після кардіоверсії, інфаркт кишечника, внутрішньоутробна загибель плода, тепловий удар, сильне переохолодження, великі хірургічні операції, артеріальна емболія, трансплантація легень, серцево-легенева реанімація).
В основі гострого респіраторного дистрес-синдрому (ГРДС) первинно пошкодження ендотелію судин і альвеол (що ушкоджує дивись вище). Дірки в ендотелії капілярів пропускають білок. Не тільки дрібні молекули альбуміну, а й молекули фібриногену, які більші за в 10 разів. За рахунок цього на стінках альвеол випадає фібрин - так звані «гіалінові мембрани». Поряд з цим в просвіт альвеол можуть потрапляти і еритроцити. Нарешті, реагуючи на білок, в просвіт альвеол виповзають численні макрофаги.
Затоплені рідиною ділянки легень не працюють - в них не йде газообмін. За рахунок гіпоксії (нестачі кисню) відбувається руйнування альвеолярного епітелію, що ще більше сприяє виходу рідини в альвеоли.
Важливо. Так як білкова рідина в альвеолах представляє живильне середовище для мікробів, при респіраторному дистрес-синдромі завжди розвивається пневмонія.
Легені мають масу 900 -1000 г і більше кожне (в нормі 380 г), їх шматочки тонуть у воді (в нормі не тонуть). З поверхні розрізу рясно стікає піниста рідина, яка може мати рожевий колір. Така ж рідина виявляється в просвітах трахеї і бронхів.
На ранніх стадіях з'являється невелика задишка, незначно знижуються концентрація кисню і вуглекислого газу в крові. Нестача кисню легко усувається за допомогою інгаляцій киснем.
У міру розвитку гострого респіраторного дистрес-синдрому задишка посилюється. Над всією поверхнею легенів вислуховуються рясні вологі хрипи. Кисень в крові падає - гіпоксія. Підвищується вуглекислий газ - гіперкапнія. Розвивається метаболічний і респіраторний ацидоз. Далі спостерігається задуха, дихання клекотіло, виділяється пінисте рожевого кольору мокротиння. Через гіпоксії (нестачі кисню) хворий впадає в кому.
Важливо. При гострому респіраторному дистрес-синдромі гіпоксія насилу піддається корекції навіть за допомогою штучної вентиляції легенів (ШВЛ).
З'являються ознаки ураження практично всіх внутрішніх органів
- Порушена робота печінки - підвищений білірубін, печінкові ферменти (АЛТ, АСТ, ГГТ, ЛФ), знижений альбумін і холестерин крові.
- Серцево-судинні розлади: артеріальний тиск падає (АТ підтримується тільки зростаючими дозуванням дофаміну, добутаміну); ознаки ішемії міокарда на ЕКГ; тахікардія поступово переходить в брадикардію, з подальшою зупинкою серця, яка неминуче призводить до смерті.
- В термінальній стадії гострого респіраторного дистрес-синдрому (ГРДС) стартує синдром дисемінованого внутрішньосудинного згортання (ДВС-синдром). Розвивається ниркова недостатність - наростає олигоурия, азотемія. Часто спостерігаються шлунково-кишкові кровотечі.
- Якщо, попри все, хворий вижив на шляху до одужання постане проблема дифузних склеротичних і хронічних запальних процесів в легенях - це поєднання хронічного бронхіту, пневмонії. пневмосклерозу, емфіземи, іноді бронхоектазів. Що призводить до хронічної легеневої недостатності. Зростає навантаження на праві відділи серця. Розвивається синдром «легеневого серця». В результаті - загибель хворого.
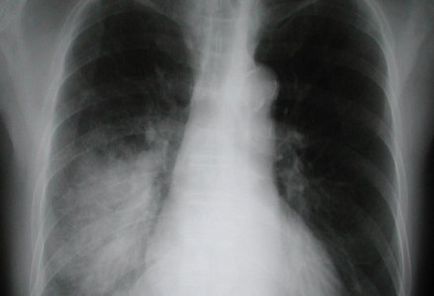
Картинка на рентгенограмі легенів буде змінюватися ВІД і ДО
- посилення легеневого малюнка в периферичних відділах легенів;
- посилення легеневого малюнка + двосторонні дрібновогнищевий тіні по всіх легеневих полях;
- множинні середньо- і великовогнищевий тіні з тенденцією до злиття на тлі зниження інтенсивності легеневого малюнка, а в 10-15% випадків виявляється випіт в плевральних порожнинах;
- затемнення великих ділянок легень (частки, сегменти) і синдром повітряної бронхографії (48-50% випадків).
- при перших ознаках дихальної недостатності подають кисень (на висоті розвитку респіраторного дистрес-синдрому концентрація кисню може бути збільшена з 50% до 90% для того, щоб напруга кисню в артеріальній крові було понад 60 мм рт.ст.).
- антибіотики широкого спектру дії;
- гормони (преднізолон, гідрокортизон) зменшують набряк, пов'язаний з пошкодженням легенів, так званий, протишокових ефект, зменшуючи тонус судин опору і збільшуючи тонус ємнісних судин, знижують продукцію гістаміну і запалення слизової бронхіол;
- нестероїдні протизапальні (диклофенак, ортофен, індометацин) і антигістамінні засоби (супрастин, піпольфен, тавегіл) впливають на систему згортання крові, зменшують проникність судин, пригнічують запальні реакції;
- антикоагулянти запобігають утворенню тромбів і закупорювання легеневих судин тромбами (підшкірно малі дози гепарину по 5000 ОД 3-4 рази на добу);
- нітрати (перлінганіт, нітропрусид внутрішньовенно) діючи на вінцеві і венозні судини, сприяють розвантаженню малого кола кровообігу;
- кардиотоники (допамін або допмін, добутамін або добутрекс) використовуються при низькому серцевому викиді та артеріальної гіпотонії);
- сечогінні (лазикс, урегит, альдактон) для зменшення набряку легенів (слід віддати перевагу лазикс, який має судинорозширювальну дію на вени і зменшує застій в легенях ще до початку сечогінного ефекту);
- інгаляції через небулайзер сурфактанту необхідно почати якомога раніше (вітчизняні препарати: сурфактант BL або сурфактант HL у вигляді 3% емульсії, доза 200-250 мг на добу). Важливо. Не можна застосовувати ультразвуковий інгалятор - сурфактант руйнується ультразвуком;
- знеболювання (морфін, промедол) - морфін знижує венозний тонус і перерозподіляє циркуляцію крові з центрального в периферичні відділи);
- антиоксиданти (інгібітори супероксідази - неотон) для поліпшення метаболізму міокарда і м'язової тканини, мікроциркуляції;
- глікозиди (строфантин, корглюкон) використовують для підвищення скорочувальної здатності міокарда і підтримки кінцевого діастолічного тиску в лівому шлуночку для забезпечення достатнього ударного обсягу серця (при лівошлуночкової недостатності, обумовленої інфарктом міокарда або важкої ішемією міокарда, застосування глікозидів не показано).
Штучна вентиляція легенів при респіраторному дистрес-синдромі
Гострий респіраторний дистрес-синдром з тяжкою дихальною недостатністю є показанням для переведення хворих на штучну вентиляцію легенів в режимі створення позитивного тиску в кінці видиху. Застосування підвищеного тиску в кінці видиху покращує оксигенацію за рахунок розправлення спали альвеол.
Важливо. Висока позитивний тиск в кінці видиху (що перевищує величину легеневого опору - більше 12 см вод ст) небезпечно. Підвищений тиск в альвеолах перешкоджає кровотоку і зменшує серцевий викид. Таким чином, погіршується оксигенація тканин і збільшується набряк легенів.
Аспіраційний пневмоніт має несприятливий прогноз через токсичність набряку легенів. Це часта причина респіраторного дистрес-синдрому у алкоголіків, наркоманів, при неврологічних ураженнях, в посленаркозном стані.
Ознаки аспірації: неприборканий кашель. ціаноз, сухі і вологі хрипи в легенях, викашлювання залишків їжі або шлункового вмісту.
Рентген легенів при аспірації: відзначаються тіні легеневих інфільтратів і явища аспіраційної пневмонії.
Що робити при попаданні блювотних мас в бронхи
- проводять ендотрахеальну інтубацію;
- відсмоктують блювотні маси з трахеї і бронхів;
- хворого переводять на штучну вентиляцію легенів киснем;
- вводять зонд в шлунок і відсмоктують його вміст, щоб захистити дихальні шляхи від повторної аспірації;
- приступають до бронхоальвеолярного лаважу в умовах штучної вентиляції легенів киснем під внутрішньовенним наркозом кетаміну, діпрівана або барбітуратів.
Якщо незважаючи на проведені заходи не вдається запобігти початку розвитку респіраторного дистрес-синдрому (РДСВ), то продовжують проведення штучної вентиляції легенів і здійснюють весь комплекс інтенсивної терапії, що проводиться при респіраторному дистрес-синдромі (дивись вище).
також вам може бути цікаво