Кровотеча з гастродуоденальних виразок - показання до невідкладної операції:
- екстреної, якщо за допомогою нехірургіческіх методів його не вдається зупинити;
- строкової, коли занадто велика загроза його рецидиву.
Таким чином, в екстреному порядку оперують наступних пацієнтів:
- хворих з профузним триваючим кровотечею, геморагічним шоком і клініко-анамнестичними даними, що свідчать про кровотечу виразкової природи;
- хворих з масивною кровотечею, якщо консервативні заходи, включаючи ендоскопічні методи, виявилися неефективними;
- хворих з рецидивом кровотечі в стаціонарі.
Термінова операція показана хворим з виразковою кровотечею, зупинка якого консервативними способами представляється недостатньо надійною, або є вказівки на високий ризик рецидиву кровотечі. Хворим цієї групи хірургічне втручання, як правило, проводять протягом 12-24 год з моменту надходження (час, необхідний для підготовки хворого до операції). Слід лише підкреслити, що частка таких хворих у міру впровадження надійних засобів неоперативного гемостазу поступово скорочується, про що вже було сказано вище. Особливі надії покладають на комбінований спосіб ведення таких хворих, що включає адекватний ендоскопічний гемостаз і сучасну противиразковий терапію, що включає дозоване внутрішньовенне введення блокатора протонної помпи під контролем 24-годинний рН-метрії.
Прогноз рецидиву кровотечі, зупиненого ендоскопічно, засновують на обліку клініко-лабораторних даних, що відображають в основному інтенсивність кровотечі, і результати ендоскопічного дослідження. Клініко-лабораторні критерії підвищеної небезпеки рецидиву кровотечі:
- клінічні ознаки геморагічного шоку;
- рясна блювота кров'ю і / або масивна мелена;
- дефіцит глобулярного обсягу, відповідний важкого ступеня крововтрати.
Ендоскопічні критерії підвищеної небезпеки повернення кровотечі:
- великі тромбірованние судини в виразковому кратері;
- виразковий дефект великого діаметра і глибини;
- локалізація виразки в проекції великих судин.
Наявність двох будь-яких несприятливих факторів розцінюють як свідчення існуючої загрози повторної кровотечі.
Якщо кровотеча зупинена консервативними методами і ризик його відновлення невеликий, невідкладне оперативне втручання не показано, таких хворих ведуть консервативно.
У практичній хірургії виділяють ще одну групу хворих, для яких невідкладна операція будь-якого обсягу неприйнятна. Це хворі похилого віку з граничною ступенем операційно-анестезіологічного ризику, як правило, обумовленого декомпенсацією супутніх захворювань на тлі перенесеної крововтрати. Таких хворих, навіть при вказівках на високий ризик рецидиву кровотечі, вимушено ведуть консервативно, як зазначено вище, з динамічним ендоскопічним контролем. Контрольні ендоскопічні дослідження носять в таких випадках лікувальний характер, їх проводять щодня до зникнення ризику рецидиву кровотечі. Хірургічну операцію таким хворим проводять як суто вимушений захід ( «операція відчаю»).
Вибір методу хірургічного втручання. перш за все, залежить від тяжкості стану хворого, ступеня операційно-анестезіологічного ризику, а також локалізації і характеру виразки, яка кровоточить. До порівняно недавнього часу питання про вибір методу операції при цьому ускладненні виразкової хвороби вирішували фактично однозначно - резекція шлунка. Зараз у хірурга в арсеналі існують такі засоби хірургічного лікування виразкових шлункових кровотеч.
Органозберігаючі операції з ваготомії (як правило, стовбурової) стосовно запитів невідкладної хірургії мають особливе значення, так як відрізняються технічної простотою. Зупинка кровотечі з дуоденальної виразки полягає в пілородуоденотоміі, висічення і / або прошивання джерела кровотечі окремими швами (рис. 1), а при пенетрації - з виведенням виразкового кратера з просвіту кишки (екстрадуоденізаціей) і подальшої стовбурової ваготомії з пилоропластика. Летальність після цієї операції становить 3-5%.
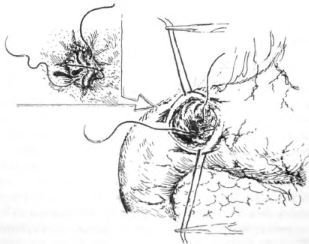
Мал. 1. Прошивання кровоточить виразки. Виконана поздовжня гастродуоденотомія. Краї розрізу розведені в поперечному напрямку. На задній стінці дванадцятипалої кишки видно виразка з посудиною, яку прошивають 8-подібним швом.
Антрумектоміей з ваготомией при дуоденальної локалізації виразки, яка кровоточить показана хворим з порівняно невисоким ступенем операційного ризику (молодий вік, невелика або середня ступінь крововтрати). Негативна сторона цієї операції - технічна складність, разом з тим вона забезпечує більш надійну зупинку кровотечі і велику радикальність лікування виразкової хвороби. Остання обставина важливо, коли масивного кровотечі передує тривалий анамнез з наполегливою течією захворювання. Крім того, такий варіант операції показаний пацієнтам зі змішаними ускладненнями - кровотечею і пізньою стадією стенозу, а також при поєднаної формі виразкової хвороби. При проведенні втручання хірург .должен бути готовий до закриття «важкою» дуоденальної кукси, коли мова йде про виразку, пенетрирующей в підшлункову залозу. Летальність після цієї операції становить 5-10%.
Пилоропластика з видаленням або прошиванням виразки без ваготомії виконують вимушено у зв'язку з триваючим кровотечею, яке неможливо зупинити ендоскопічним способом, як правило, у пацієнтів похилого та старечого віку з вкрай високим операційно-анестезіологічним ризиком. Післяопераційна летальність у таких хворих перевищує 50%.
Резекція шлунка (рис. 2) показана при кровоточить шлункової виразки, якщо ступінь операційного ризику порівняно невисока. Післяопераційна летальність після резекції становить 2-7%.
Висічення виразки (клиноподібна резекція) або прошивання шлункової виразки через гастротоміческое доступ можна зробити у хворих з гранично високим ступенем операційного ризику. Цим технічно нескладним оперативним втручанням можна зупинити кровотечу під час виразки шлунка. Такі операції носять характер «вимушених», коли інші засоби гемостазу вичерпані. Післяопераційна летальність перевищує 50%.
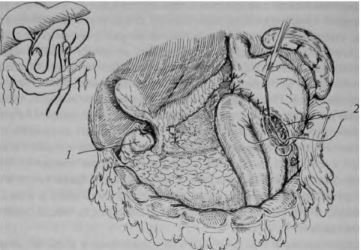
Мал. 2. Резекція шлунка по Гофмейстера-Фінстереру (схема операції): 1 - кукса дванадцятипалої кишки; 2 гастроентероанастомоз.
післяопераційний період
Особливості ведення найближчого післяопераційного періоду залежать від тяжкості стану хворих (ступінь крововтрати, похилий вік і супутні захворювання), а також від характеру проведеного оперативного втручання. Післяопераційний період у хворих, які перенесли прошивання виразки, яка кровоточить і органосбеегающіе операції з ваготомией, має особливості. В найближчому післяопераційному періоді хворому проводять курс противиразкової терапії, що включає інгібітори протонної помпи або останнє покоління Н2-блокаторів, а також комплекс антихелікобактерної терапії. Особливість післяопераційного періоду у цих хворих - необхідність профілактики моторно-евакуаторної розладів оперованого шлунка.
Арсенал сучасних консервативних і оперативних методів дозволяє з задовільними результатами вирішити складне питання про загрозу життю хворого з профузним виразковою кровотечею. Багато що залежить від своєчасності та адекватності надання невідкладної допомоги.
Після оцінки найближчих результатів операцій (резецируется, органозберігаючих з ваготомией) хворі, які перебувають на диспансерному спостереженні, повинні бути через 2-3 міс передані лікаря-гастроентеролога. Прогноз рецидиву виразки залежить не тільки від проведеного оперативного втручання (воно повинно бути патофизиологически обгрунтованим), але і від добре організованої консервативної терапії (підтримуюча і противорецидивная антисекреторна терапія, антихелікобактерного лікування з досягненням ерадикації). Особливе місце займають хворі, які перенесли виразкові кровотечі з шлункової виразки. Їм необхідно пильну увагу через можливість ракового переродження (малігнізації) хронічної виразки шлунка.