Мікобактеріози - захворювання людини, що викликаються потенційно патогенними (атиповими) мікобактеріями. Мікобактерії, здатні за певних умов викликати захворювання людини, називаються потенційно патогенними мікобактеріями, або атиповими, на відміну від типових мікобактерій туберкульозу (МБТ).
Частота виділення атипових мікобактерій в окремих країнах коливається від 0,1 до 24,2% всіх виділених культур мікобактерій.
Відповідно до класифікації, запропонованої Раньон в 1959 р атипові мікобактерії діляться на 4 групи:
I група. фотохромогенние мікобактерії - культури набувають жовто-оранжеве забарвлення, якщо під час зростання перебували на світлі. Представники: M. kansasii, М. marinum, М. ukerans.
II група. скотохромогенние мікобактерії - культури пофарбовані в яскраво-помаранчеві тони незалежно від того, вирощувалися вони на світлі або в темряві. Представники: M. scrofulaceum, M. aque, M. gordonae, M. flavescens.
III група. нефотохромогенние мікобактерії - культури можуть бути незабарвленими або мати жовтувато-оранжеві відтінки. Пігментація не залежить від експозиції на світлі. Представники: М. avium, M. intrаcellulare.
IV група. швидкозростаючі мікобактерії - протягом 7 днів при 25 і 37 ° C закінчують зростання, утворюючи зрілі колонії. Представник - M. fortuitum.
Всі види роду мікобактерій, в тому числі сапрофіти, мають властивості кислотоустойчивости.
Мікобактеріози не передаються від людини до людини. Потенційно патогенні мікобактерії виявляються в організмах рослин і тварин, домашньої та дикої птиці, риб, вони поширені в воді річок, озер, морів, водопровідній воді. Методи очищення води не завжди знищують мікобактерії. Потрапляючи в організм людини із зовнішнього середовища, атипові мікобактерії можуть не викликати захворювань, зберігаючись, наприклад, у складі мікрофлори порожнини рота. Тому для підтвердження діагнозу микобактериоза необхідно повторне виділення атипових мікобактерій з одного і того ж патологічного матеріалу (мокротиння, змиви бронхів, гістологічний матеріал) при наявності відповідної клініко-рентгенологічної симптоматики.
Розвитку микобактериоза сприяють:
• професійна пилова шкідливість (шахтарі, ливарники, муляри, електрозварники);
• фактори, що різко знижують загальний імунітет: алкоголізм, цукровий діабет, рак, імуносупресивної терапії, важкі оперативні втручання, гастректомія, пересадка органів, СНІД;
• порушення місцевого імунітету внаслідок захворювань легенів: хронічні бронхіти, бронхоектази, Посттуберкулезний зміни, пневмонії, бронхіальна астма.
Клініка микобактериозов різноманітна. За локалізацією мікобактеріози діляться на легеневі, позалегеневі, дисеміновані. Найбільш часто зустрічається легенева форма, що нагадує туберкульоз. З позалегеневих локалізацій найбільш часто зустрічається ураження периферичних лімфатичних вузлів.
Клінічна картина микобактериоза залежить від конкретного виду збудника.
• M. kansasii - має близьку генетичну спорідненість з M. Tuberculosis, тому є причиною ураження легень, схожих з туберкульозом, рідше уражаються печінка, селезінка, суглоби, лімфовузли.
• M. marinum - описаний як паразит риб. У людей викликає гранулематозні захворювання шкіри рук і ніг. Зараження відбувається через воду.
• M. ulcerans - збудник шкірних виразок у жителів тропічних країн. Викликані M. ulcerans і M. marinum поразки близькі до лепри.
• M. scrofulaceum - має найбільше значення в патології людини. Ці мікобактерії виділені при шийних і підщелепних лімфаденітах у дітей.
• M. avium (пташиний) - найбільш поширений вид серед атипових мікобактерій, що викликають захворювання людини і тварин. Є збудником легеневих захворювань людей.
• M. avium і M. intracellulare часто об'єднують в комплекс M. аviumintracellulare, а також об'єднують разом з M. scrofulaceum в єдиний комплекс MАIS як три види атипових мікобактерій, найбільш часто викликають захворювання людини. Представники комплексу MAIS викликають три типи захворювань: 1) шийні лимфоаденопатии; 2) прогресуючі легеневі ураження; 3) дисеміновані захворювання з залученням кісток на тлі імуносупресивних станів.
• M. fortuitum - є причиною абсцесів, що виникають після ін'єкцій ліків і після хірургічних втручань.
Клінічний перебіг микобактериозов легких
Захворювання найбільш часто протікає під маскою туберкульозу, пневмонії, хронічного або тривалого бронхіту. Клініка розвивається, як правило, малосимптомний, поступово. З'являються кашель з невеликою кількістю мокротиння, слабкість, підвищується температура. При більш пізніх строках захворювання приєднуються задишка, біль у грудній клітці, збільшується кількість мокротиння, наростають симптоми інтоксикації. Поряд з описаним зустрічається і гострий перебіг микобактериоза (особливо коли збудником є M. аvium). Характерною особливістю микобактериозов є тенденція до розпаду фокусів запалення в легеневої тканини і утворення каверн (у 76-83% хворих), вираженість фіброзних змін.
Мікобактеріоз і СНІД
У кожного другого хворого на СНІД виникають ураження плеври, бронхів і особливо часто - легеневої паренхіми. Збудником пневмопатій при СНІДі найбільш часто є пневмоцистами, цитомегаловірус, М. tuberculosis і M. avium-intracellulare. Таким чином, мікобактеріози, так само як і туберкульоз, належать до СНІД-асоційованим захворюванням. У таких хворих необхідний цілеспрямований пошук M. avium-intracellulare в різному матеріалі, в тому числі в посівах крові і пунктату кісткового мозку. Критерієм дисемінований інфекції M. avium-intracellulare вважається виділення цих мікобактерій з двох або більше вогнищ, один з яких позалегеневий.
У хворих з поєднанням микобактериоза і СНІДу в осередках інфекції зазвичай не утворюється гранульом. У легких і інших органах виявляються масивні гістіоцитарні інфільтрати і численні внутрішньоклітинно розташовані мікобактерії.
Діагностика заснована на клініко-рентгенологічної симптоматиці в поєднанні з бактеріологічними дослідженнями. Гістологічне дослідження при микобактериозом виявляє гранульоми, подібні з туберкульозними. Діагноз може бути поставлений тільки при наявності зростання культури мікобактерій після її ідентифікації. Без ідентифікації культури провести диференціальну діагностику між туберкульозом і микобактериозом неможливо. Матеріал для дослідження беруть з різних органів і тканин, найчастіше - бронхіальні змиви. Встановлення факту кислотоустойчивости мікобактерій недостатньо для постановки діагнозу туберкульозу або микобактериоза.
Для посіву використовуються стандартні яєчні середовища (Левенштейна - Йенсена, Фінна, Анікіна). Всі особи, що входять до групи ризику, зі скаргами на задишку, лихоманку, кашель, болі в грудях, слабкість, зниження маси тіла повинні бути в першу чергу обстежені рентгенологічно, що дозволяє запідозрити певне захворювання, перш за все - туберкульоз, рідше - мікобактеріоз. Також необхідно провести бактеріологічне дослідження.
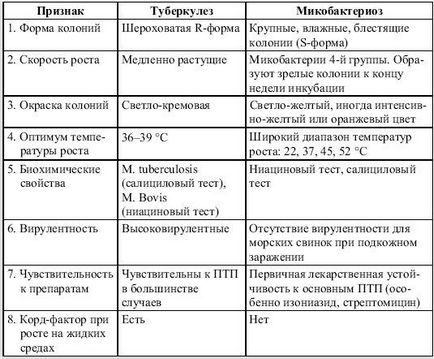
Бактеріологічна ідентифікація мікобактерій проводиться за наступною схемою (табл. 7).
Лікування микобактериозов викликає великі труднощі в силу стійкості до основних протитуберкульозних препаратів. Найбільш ефективні: канаміцин, амікацин, етіонамід, етамбутол. Використовують також сульфаніламіди, неспецифічні антибіотики, протилепрозні кошти. При наявності імунодефіциту показана між структурою терапія. Істотним досягненням при лікуванні хворих можна вважати зникнення симптомів інтоксикації, припинення бактеріовиділення, стабілізацію патологічних змін в легеневій тканині (часткове розсмоктування інфільтративних змін, витончення стінок, зменшення розмірів порожнин). При хронічних деструктивних процесах показано хірургічне лікування.
Таблиця 7. Бактеріологічна ідентифікація мікобактерій
... захворювання має несприятливий прогноз, з частими загостреннями, постійним бактеріовиділенням і високим відсотком летальних випадків.
Введення (актуальність). Фтизіатрична служба, де лікуються і перебувають на обліку хворі микобактериозом, вже добре знайома з цим захворюванням, проте лікарі практичної охорони здоров'я, як і населення в цілому, мало поінформовані про це захворювання. У той же час труднощі діагностики, а також (!) Висока природна резистентність нетуберкульозних мікобактерій до антибактеріальних препаратів призводить до розвитку хронічних деструктивних уражень легенів або діссеменірованним процесам.
В даний час повсюдно відзначається наростання захворювань микобактериозом, що пов'язано з наступними факторами: (1) збільшення числа хворих з ураженням імунної системи з хронічними неспецифічними захворюваннями легенів; (2) збільшене число досліджень на нетуберкульозні мікобактерії; (3) поліпшення методів діагностики; (4) погіршення екологічної обстановки (в окремих регіонах).
(1) безумовно патогенні (небезпечні) для людини і тварин види мікобактерій Micobacterium (М.) tuberculosis і M. bovis. які викликають туберкульоз людини і великої рогатої худоби, M. leprae - збудник захворювання прокази
(2) умовно (потенційно) патогенні мікобактерій, які за певних умов можуть викликати захворювання людини: M. avium, M.intracellulare, M. kanssasii, M. malmoense, M. xenopi, M. fortuitum, M. chelonai;
(3) сапрофітні мікобактерії, які вільно живуть у навколишньому середовищі і, як правило, не є небезпечними для людини: M. terrae (виділена з грунту (землі)), M. phlei (знайдена на траві Тимофіївці), M. gordonae / aqual ( виділена з водопровідної води), а також M. triviale, M. flavescens, M. gastri.
Нетуберкульозні мікобактерії - це сапрофітні і умовно-патогенні мікобактерії. Захворювання людини, викликані нетуберкульозні мікобактеріями, називаються микобактериозом (рубрика «А 31» в МКБ-10).
Епідеміологія. Якщо головним джерелом мікобактерій туберкульозу є хвора людина, то мікобактеріози до теперішнього часу розцінюються як (!) Неконтагіозное захворювання. Вважається, що хворий микобактериозом не представляє небезпеки для оточуючих, оскільки доведено, що нетуберкульозні мікобактерії не передаються від людини до людини.
Епідеміологіеское вивчення джерела нетуберкульозних мікобактерій і шляхів передачі збудника показало високий відсоток вмісту цих мікроарганізмов на різних об'єктах навколишнього середовища. Грунт і вода є природним резервуаром проживання нетуберкульозних мікобактерій, тому іноді їх називають «мікобактеріями навколишнього середовища», так, наприклад, головним місцем проживання M. avium intracellulare служать відкриті водойми. З води M. avium передається людині повітряно-крапельним шляхом, в результаті природного освіти аерозолів над поверхнею води.
Часто джерелом захворювання микобактериозом стають свійські птахи хворі на туберкульоз, що виділяють M. avium; у великій кількості виділяються з водопровідної води, а також від деяких видів домашніх тварин M. kanssasii. Виключно у воді (особливо в системах гарячого водопостачання і питних бачках) виявляються M. xenopi, де вони інтенсивно розмножуються при оптимальній температурі зростання (43-45 ° С). З ґрунту та природних водойм виділяються швидкозростаючі мікобактерії - M. fortuitum і M. chelonai.
Клінічні аспекти. Нетуберкульозні мікобактерії викликають захворювання легенів, лімфатичних вузлів, шкіри, м'яких і кісткових тканин. У нас в країні найбільш часто зустрічаються мікобактеріози легких. Вони спостерігаються головним чином у осіб старше 50 років, що мають попередні деструктивні або обструктивні ураження легенів: хронічні бронхіти, емфіземи, бронхоектази, пневмоконеози, силікоз, у хворих, вилікуваних від хронічних інфекцій, таких як туберкульоз і мікоз. Лімфангоіти зустрічаються виключно в дитячому віці від 1,5 до 10 років. Уражаються підщелепні і привушні лімфатичні вузли. Швидкозростаючі мікобактерії часто стають причиною ранової інфекції, післяопераційних ускладнень при трансплантації органів, перитональному діалізі. Останнім часом відзначається протягом микобактериоза у вигляді дисемінований інфекції, яка розвивається на тлі імунодефіцитного стану організму, пов'язаного з попередніми захворюванням або із застосуванням лікарських препаратів (так званих імунодепресантів). Дисеміновані процеси також розвиваються як ускладнення у хворих з синдромом імунодефіциту.
Основним приводом для звернення до лікаря, як правило, є симптоматика гострого респіраторного захворювання або загострення хронічного неспецифічного процесу в легенях, в деяких випадках першим проявом захворювання буває кровохаркання. У 70% випадків мікобактеріоз легких виявляють в період профілактичних оглядів або диспансерного спостереження. У цих умовах симптоматика захворювання може бути стертою, але дані рентгенологічного або флюорографічного обстеження зазвичай свідчать про появу специфічного процесу в легенях або його активізації (свіжі осередкові зміни, інфільтрат з розпадом, зона деструкції та ін.).
Діагностика. Виділення нетуберкульозних мікобактерій з патологічного матеріалу не свідчить про безумовну етіологічної значущості даного мікроба, як це буває в разі виявлення мікобактерій туберкульозу. Виділення культури нетуберкульозних мікобактерій може відбуватися внаслідок ряду причин:
(1) випадкове забруднення матеріалу нетуберкульозні мікобактеріями з навколишнього середовища;
(2) носійство нетуберкульозних мікобактерій, які можуть заселяти (колонізувати) окремі органи і системи людини (респіраторний, шлунково-кишковий тракт, сечовивідних шляху), жити там і розмножуватися, не викликаючи клінічних проявів;
(3) захворювання микобактериозом.
Для постановки діагнозу микобактериоза легких загальноприйнятим критерієм є багаторазове виділення одного і того ж виду нетуберкульозних мікобактерій з урахуванням відповідної клініко-рентгенологічної картини захворювання за умови відсутності у хворого мікобактерій туберкульозу.
(!) Безумовним діагностичною ознакою (критерієм) микобактериоза вважається виділення нетуберкульозної мікобактерії з закритого вогнища, з якого проба отримана в стерильних умовах (абсцес, біопсія, операційний матеріал). Однак, з огляду на недосконалість бактеріологічних методів дослідження, а також незадовільний обстеження хворих, виділення нетуберкульозних мікобактерій з патологічного матеріалу зустрічається вкрай рідко.
У ряді випадків діагноз «мікобактеріоз» можна ставити і по однократному виділенню нетуберкульозних мікобактерій, якщо за основу клініко-бактеріологічного критерію діагностики взята одночасність появи клініко-рентгенолабораторних ознак захворювання (характерних для туберкульозного процесу) і виділення з вогнища інфекції культури нетуберкульозної мікобактерії.
Отже, виділення нетуберкульозних мікобактерій вимагає від лікаря ретельного клінічного розбору хворого для визначення етіологічного значення виділеної культури. Нетуберкульозні мікобактерії викликають захворювання, по клінічним, рентгенологічним та патологічним ознаками подібні до туберкульозом, тому головним критерієм при постановці такого діагнозу, як «мікобактеріоз» є бактеріологічне дослідження хворого з виділенням культури мікобактерії та їх ідентифікацією.
З огляду на те, що нетуберкульозні мікобактерії викликають у людини захворювання, подібні до туберкульозом, тому для постановки діагнозу необхідно користуватися «Клінічної класифікацією туберкульозу» (додаток N8 до наказу МОЗ України від 22.11.95 р N324), замінивши термін «туберкульоз» на «мікобактеріоз », замість« МБТ + »вказувати вид нетуберкульозних мікобактерій, виділених у хворого, як-то: M. avium, M. xenopi і ін.
У всіх тих випадках, коли виділення нетуберкульозних мікобактерій відбувається одночасно з мікобактеріями туберкульозу (МБТ) - пріоритет віддається останнім (класичним мікобактерій туберкульозу). Виділення нетуберкульозних мікобактерій визнається простим носійство і не вимагає спеціальної терапії в рідкісних випадках. Коли хворі микобактериозом заражаються туберкульозом як вторинної інфекцією і виділяють два види мікобактерій, і туберкульозні та нетуберкульозні мікобактерії оцінюються як етіологічно значущі мікроорганізми.