За різними статистичними даними, у хворих на хронічний панкреатит (ХП) цукровий діабет (ЦД) розвивається в 10-90 випадках зі ста. Майже половина з них - інсулінозалежна форма. При гострому панкреатиті рівень глюкози звичайно нормалізується після панкреатичної атаки. Хоча розвиток гіперглікемії при гострому панкреатиті фіксується в 50% всіх випадків, як часто записуються гіперглікемії спостерігається не більше ніж в 15%.

Цукровий діабет III типу
Панкреатогенний СД називають «іншим» на діабет. Це досить поширене явище в ендокринології. Воно характеризується поєднанням ознак СД I і II типу в різних співвідношеннях. Поняття цукровий діабет III типу (панкреатогенний) ВООЗ офіційно не введено. Тому випадки захворювання відносяться до I та II типу, офіційно затвердженим. Діагноз ЦД III типу ставиться правильно тільки в 43% випадків. Звідси і суперечливість статистичних даних. Крім того, майже в половині випадків призначається лікування і дієта при панкреатиті без урахування розвитку патології.
Призначення інсуліну при переважанні ознак I типу захворювання при панкреатогенном діабеті завдає пацієнтові непоправної шкоди. В цьому випадку протипоказаний прийом протидіабетичних препаратів, які використовуються для лікування офіційних форм захворювання.

Спровокувати явище може навіть непереносимість злакових. Тому вживання препаратів, що стимулюють функції підшлункової залози, безглуздо. Інсулінотерапія в кращому випадку не дасть позитивного результату.
Імовірність розвитку цукрового діабету III типу у хворих на хронічний панкреатит становить близько 4%. Прогноз обтяжується при ожирінні, ендокринної недостатності, алкоголізмі. Причому в останньому випадку можливе зменшення вираженості болю.
механізм розвитку
Екзокринні клітини, що становлять основу підшлункової залози, виробляють травні соки. Поруч з ними знаходяться острівці Лангерганса, які складаються з клітинних структур, які синтезують гормональні речовини: глюкагон і інсулін. Через тісного сусідства в процеси, що вражають один тип клітин, залучаються сусідні клітини іншого типу. Саме цим і пояснюється те, що панкреатит та цукровий діабет розвиваються синхронно.
Перебіг діабету характеризується руйнуванням клітинних структур острівців Лангерганса, заміною їх сполучними і жировими тканинами. Місцеві запальні реакції охоплюють клітини, що виробляють травний сік. Розвивається панкреатит.
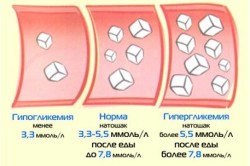
Панкреатогенний цукровий діабет характеризується наступними особливостями:
- худорлявим або нормальним складанням пацієнта;
- відсутністю зв'язку зі спадковими факторами;
- частими шкірними захворюваннями і інфекціями;
- появою симптомів звичайних форм СД;
- падінням в крові рівня глюкози і можливістю розвитку гіпоглікемічної коми;
- можливим ураженням судин;
- відсутністю позитивного відгуку на таблетовані препарати;
- в рідкісних випадках розвиваються ацидоз і кетоз;
- нижчою інсулінозалежних.
Паралельне перебіг цукрового діабету і хронічного панкреатиту значно ускладнює лікування. Для ліквідації ферментівной недостатності і відновлення вуглеводного обміну потрібна одночасний прийом гормональних і ферментівних препаратів. Важливу роль в лікувальному комплексі при панкреатогенном діабеті відіграє дієта.
вимоги дієти
Метою дієтичних обмежень є врегулювання споживання легко засвоюваних вуглеводів. В цьому випадку дієта при діабеті має на увазі відмову від солодощів, хлібобулочних виробів. Одночасно структурні пошкодження ферментативних клітин виявляються порушенням травлення. Появою гострого болю в животі супроводжується вживання в їжу продуктів, що містять гірчичні або ефірні масла. Груба їжа, насичена клітковиною, практично не засвоюється.
Береться до уваги дефіцит ваги, білково-енергетична недостатність, наявність електролітних порушень і гіповітаміноз.
Точний раціон і режим харчування розробляється лікарем індивідуально для кожного пацієнта.
Як і у випадку з діабетом інших форм, дієту при панкреатогенном цукровому діабеті потрібно дотримуватися довічно.
Її корекція проводиться в залежності від перебігу захворювання, при спостереженні ознак позитивної динаміки або, навпаки, погіршення стану здоров'я.