Пошкодження очного яблука і його допоміжного апарату в структурі дитячої очної патології становлять майже 10%.
Більшість пошкоджень очей у дітей носить характер мікротравм (до 60%) і тупих травм (до 30%), на частку проникаючих поранень доводиться не більше 2%, опіків - близько 8%.
У дитячих очних стаціонарах країни діти з ушкодженнями органу зору складають майже половину хворих, в тому числі з тупими травмами - близько 70%, з опіками 20% і з пораненнями - приблизно 10% від усіх хворих з ушкодженнями.
До 70% поранень і опіків і до 85% тупих травм спостерігаються у дітей шкільного віку, а інша частка припадає на дошкільнят. У дітей до 2 років ушкодження очей носять виключно спорадичний характер [Ковалевський Є. І. та ін. 1980].
Крім того, після тривалої «розлуки» (початок навчання) діти дуже активні в іграх, і в цей час частота пошкоджень очей, як і інших частин тіла, значно збільшується. Ушкоджувальними предметами відповідно до пори року є сніжки, хокейні ключки, шайби, палиці, камені і металеві або інші предмети, випущені з рогатки.
Опіки викликаються в основному карбідом кальцію, кристалами марганцю, кислотами, хімічним олівцем, канцелярським клеєм, а також порохом та сіркою. Хлопчики складають 85%, дівчатка - 15% серед хворих з травмами.
При цьому травми у дівчаток майже завжди є наслідком небезпечних ігор хлопчиків і лише зрідка пов'язані з попаданням в око гарячих (окріп, масло) і хімічних (луги, кислоти) речовин будинку. Таким чином, пошкодження органу зору у дітей побутового характеру і пов'язані в основному з недоглядом дорослих і поганою організацією ігор.
Тупі травми очей
Тупі травми органа зору у дітей можуть мати різну ступінь тяжкості і бути викликані різноманітними предметами. Тупі травми прийнято називати контузіями, однак це не цілком правильно, так як в принципі, коли виріб пошкоджено, в тому числі пораненнях і опіках, можуть спостерігатися явища контузії. По суті контузія це симптом травми.
Для тупих травм очного яблука і його допоміжного апарату можуть бути характерні різноманітні ознаки.
Ерозія оточуючих очей тканин і рогівки
Ерозія оточуючих очей тканин і рогівки - найбільш часто спостерігається симптом тупої травми ока (приблизно 60%). При цьому пошкоджується переважно епідерміс або епітелій, в зв'язку з чим завжди можливі інфікування і розвиток запалення.
Ерозія рогівки в залежності від її розмірів і локалізації призводить до виникнення сильних болів в зв'язку з пошкодженням чутливих нервових закінчень і вираженого зниження гостроти зору. При утворенні ерозії спостерігаються деяка матовість, шорсткість, відсутність дзеркальності і сферичності рогівки.
При нанесенні на рогівку фарбувального розчину (флюоресцеин, колларгол, метиленовий синій та ін.) З подальшим промиванням кон'юнктивальної порожнини дистильованою водою, фізіологічним розчином хлориду натрію, розчином сульфацил-натрію або будь-якими антисептиками на рогівці відповідно ерозії залишається забарвлене пляма.
Біомікроскопіческі при цьому добре визначається глибина ерозії. Поверхневі ерозії епітелізіруются протягом першої доби після травми і не залишають помутнінь. Зір повністю відновлюється. У тих випадках, коли ерозія виявляється інфікованою, через 2-3 дня після травми в області пошкодженої частини рогівки можуть з'явитися інфільтрація, набряк і гнійневідокремлюване - розвивається іосттравматіческій кератит.
Лікування ерозій проводять форсованими (через кожні 5 хв) інсталяціями розчинів анестетиків (5% розчин новокаїну), димексиду (15-30% розчин), нових антибіотиків, сульфаніламідних препаратів, комплексу вітамінів, хініну, амидопирина, що володіє кортикостероїдоподібною дією. Через день додають інстиляції розчинів діоніна, йодода калію, лідази і інших розсмоктуючих засобів по 3-5 раз в день.
У нашій країні щорічно проводиться велика кількість організаційно-практичних заходів щодо профілактики дитячого очного травматизму, розробляються і впроваджуються в повсякденну роботу очних установ нові ефективні методи і засоби діагностики, медикаментозного і мікрохірургічного лікування. У зв'язку з цим неухильно зменшується кількість травм органу зору у дітей і поліпшуються результати цієї важкої патології, що займає одне з провідних місць серед причин слабовидения і сліпоти.
Для того щоб визначити вид і тяжкість ушкодження очі, необхідно встановити, яким предметом нанесена травма (розмір, склад, температура, концентрація і ін.), А також час і обставини, при яких відбулося пошкодження. Ступінь або тяжкість процесу визначається глибиною і площею пошкодження, наявністю або відсутністю сторонніх тіл і рядом інших ознак стосовно до поранень, травм або опіків, а іноді і відмороження.
Тільки після проведення ретельного офтальмологічного і рентгенологічного, а в разі потреби також оториноларингологічного і неврологічного (часті струсу мозку), досліджень можна встановити правильний діагноз і здійснити ефективне лікування.
Крововиливи в оболонки і прозорі структури очі
Крововиливи в оболонки і прозорі структури очі (передня і задня камери, склоподібне тіло, сітківка) - одне з найпоширеніших (близько 80% випадків) змін, що виникають внаслідок тупої травми.
Найчастіше спостерігається гифема (60%). У перші години після травми кров в передній камері знаходиться в підвішеному (дифузному) стані, і якщо крововилив незначне, то його можна виявити тільки за допомогою біомікроскопії.
При вираженому крововилив воно видно при звичайному огляді неозброєним оком і при бічному огляді. Через кілька годин після травми кров осідає на дно передньої камери і виникає гомогенне червоне освіту з рівним горизонтальним рівнем (подібно перевернутої буханці хліба, рис. 121) - гифема.
У горизонтальному положенні хворого гифема розтікається по всій передній камері, а в вертикальному знову набуває характерну форму. При дифузному розміщенні крові в передній камері і в тих випадках, коли рівень гіфеми закриває область зіниці, гострота зору може різко знижуватися. Характерною особливістю гіфеми у дітей є її швидке розсмоктування.
Гіфема висотою 2-3 мм зникає протягом перших 3 днів після травми, чого не відбувається у дорослих, особливо літніх людей. Причиною утворення гіфеми найчастіше служить розрив тканин в кутку передньої камери (склеральну шпора і ін.).
гемофтальм
Гемофтальм - це крововилив в склоподібне тіло. Воно настає досить часто - майже у 25% хворих з травмою ока.
Гемофтальм виникає при розривах в області війкового тіла і хориоидеи. При цьому за кришталиком видно гомогенне буре (червоне) дифузне або обмежене полиморфное рухоме утворення.
У світлі видно темні плями. Якщо гемофтальм повний, то рефлексу з очного дна немає. При частковому гемофталиле в вільних від крові зонах визначається рефлекс і можуть бьгкь видно деталі очного дна. Повний гемофтальм призводить до почщ повної втрати зору, а частковий - до значного його зниження і виникнення темних рухливих п'ятої перед очима.
За гемофтальм в перші дні після травми може бути прийнята повна (тотальна) гифема. Від щирого гемофтальма вона відрізняється дуже мало, і диференціювати їх можна тільки по светоощущеніє: при гіфемі відзначається правильна проекція, при гемофтальме вона невпевнена або відсутній.
Більш точні дані можна отримати при ехографіческіх дослідженнях за наявністю або відсутністю додаткових ехопіков відповідно області склоподібного тіла. Тотальна гифема вже в перші дні розсмоктується і стає часткової, в результаті чого відкривається зрачковая зона, і тоді з ще більшою точністю можна визначити, чи є гемофтальм.
Характерною особливістю гемофтальма у дітей, особливо дошкільного віку, є те, що він під впливом енергійного лікування піддається частковому, а іноді і повного зворотного розвитку. Остаточний гемофтальм організовується і внаслідок рубцевих проліферативних змін може привести до відшарування сітківки, субатрофіі і атрофії очного яблука.
Гемофтальм - дуже важке проявлення пошкодження ока, і для його усунення потрібні негайні і активні лікувальні заходи.
Ретинальні крововиливи виникають порівняно часто (до 30% випадків) при тупих травмах. Може спостерігатися їх центральна, макулярна, парамакулярной і дискова, а також периферична локалізація. Залежно від глибини залягання по відношенню до сітківки крововиливи можуть бути преретінальнимі, ретинального і субретінальной. Їх виявляють за допомогою офтальмоскопії або біомікроскопії очного дна.
Лікування крововиливів в структури ока необхідно починати негайно після встановлення діагнозу, воно повинно бути комплексним, систематичним і направлено в першу чергу на гемостаз. Корисні холод на область очі (на 2-3 год), ін'єкції вітаміну К, вікасолу, хлориду кальцію, призначають також аскорутин і Ангіопротектори (дицинон і ін.).
Пізніше (з 3-4-го дня) здійснюють заходи, спрямовані на розсмоктування крововиливів: кисень під кон'юнктиву, алое, склоподібне тіло, лидаза і протеази - внутрішньом'язово, електрофорез і інстиляції фиб-рінолізіна, лапаіна, діоніна, йодиду калію та ін.
Результати крововиливів у дітей більш сприятливі, ніж у дорослих, так як за час їх порівняно нетривалого існування не встигають розвинутися незворотні дистрофічні і атрофічні внутріочні процеси.
Ірідодіаліз, або відрив райдужки
Ірідодіаліз. або відрив райдужки в області її теорія, - досить часто спостерігається прояв тупий трюми очі. Залежно від виду, розмірів і локалізації він може в різній мірі впливати на зорові функції.
Ірідодіаліз виявляють уже при звичайному візуальному огляді або з боковим освітленням. Він характеризується наявністю в областірадужкі темного (подібно області зіниці) ділянки різної форми і величини, при цьому відповідно ірідодіаліз може змінюватися (уплощаться) форма зіниці (рис. 122).
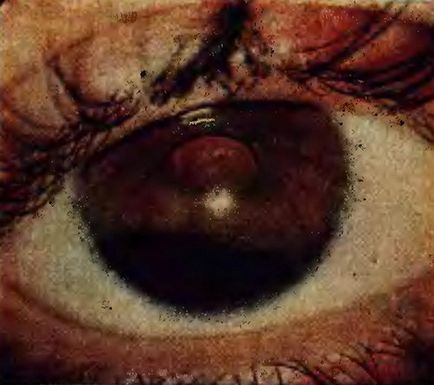
Мал. 122. ірідодіаліз. Видно край кришталика.
При біомікро- і гониоскопии можна уточнити характер ірідодіаліз. При огляді в світлі через новостворене отвір (дефект) в райдужці добре видно рефлекс з очного дна. а при прямій або зворотній офтальмоскопії при відсутності змін в кришталику і склоподібному тілі можна розрізнити деталі очного дна.
Нерідко поряд з ірідодіаліз або незалежно від нього при бічному освітленні або краще за допомогою біомікроскопії можна виявити поодинокі або множинні надриви або розриви зрачкового краю райдужної оболонки. У цих випадках область зіниці має як би фестончастий вид, він дещо збільшений, але реакція зіниці на світло, як правило, зберігається.
Лікування ірідодіаліз і розривів зрачкового краю тільки хірургічне: накладають шви на дефекти, не розкриваючи або розкриваючи очне яблуко. Результати операцій, як правило, хороші.
Аветисов Е.С. Ковалевський Є.І. Хватова А.В.